TRASTORNOS POSTULARES
¿Qué son los trastornos postulares?
Los trastornos posturales son un grupo de alteraciones de los ejes del tronco y de los miembros inferiores, que se producen como consecuencia de posiciones y costumbres que adoptan los niños en el desarrollo de sus actividades de la vida diaria, y que para lograr su corrección deberemos primero modificar algunos hábitos.
Algunos trastornos derivan de la posición intrauterina y por lo tanto no podemos prevenirlos. Otros son consecuencia de hábitos y costumbres y son precisamente los que podemos prevenir y corregir
¿Qué es la Marcha en Rotación Interna?
La marcha en rotación interna es sumamente frecuente en los niños cuando comienzan a caminar. Durante el embarazo, el bebe se posiciona con ambas piernas cruzadas por delante del abdomen. Esta posición genera una rotación interna de la tibia, con ambos pies desviados hacia adentro, que condiciona, cuando el niño camina, una marcha “chocándose las puntas de los pies”. En algunos, la rotación es tan notoria que al correr suelen caerse con facilidad.
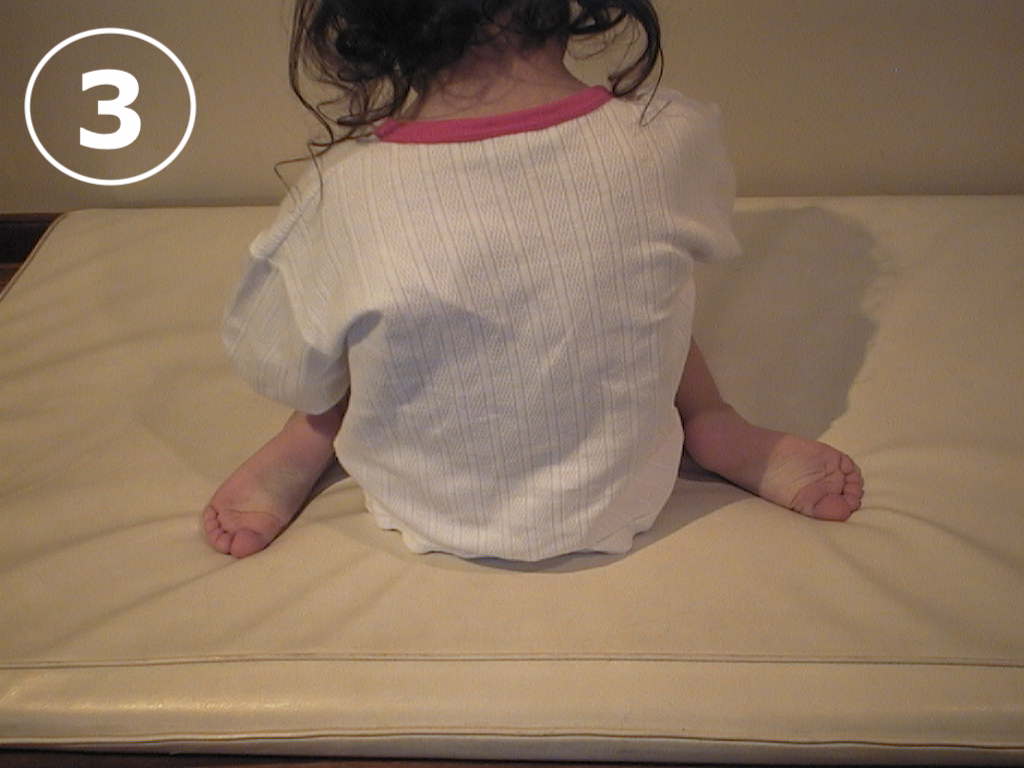
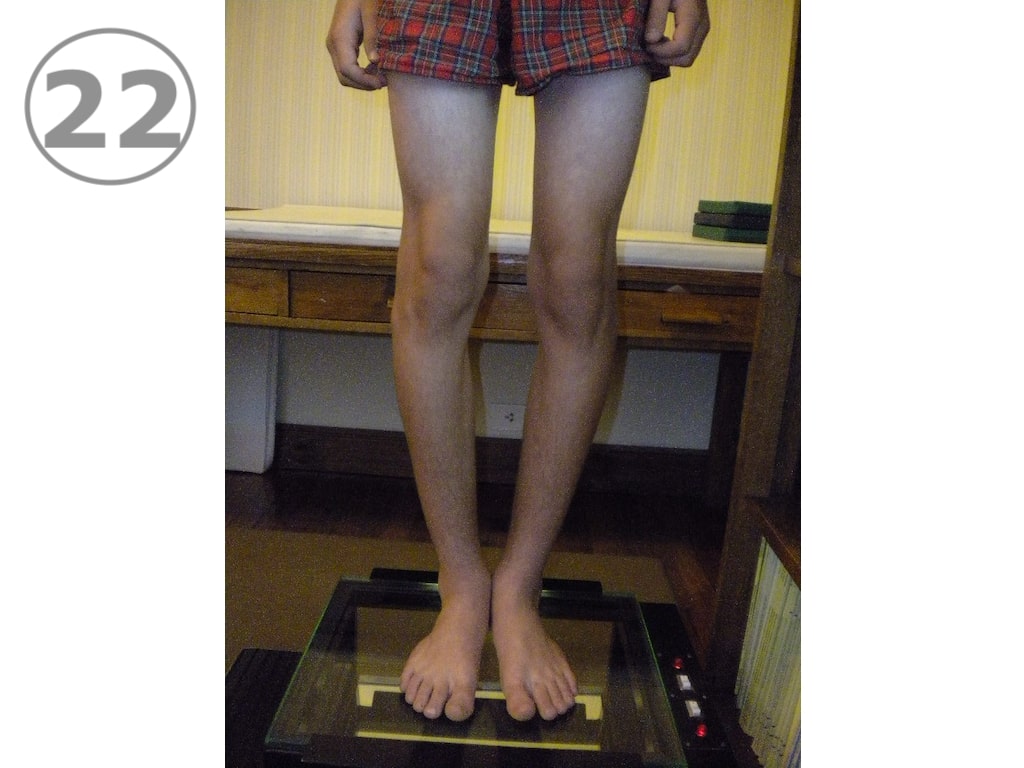
Habitualmente la rotación interna de la tibia va a ir corrigiéndose espontáneamente, pero cuando el niño gatea, es habitual que se siente sobre sus pies (VER FOTO 1), costumbre que de prolongarse impide la desrotación normal de la tibia.
Es así que vemos chicos de mayor edad, que no sólo caminan en rotación interna, sino que además se siguen cayendo con frecuencia al tropezar con las puntas de los pies.
Debe instruirse al niño a aprender a sentarse correctamente y no dormir “boca abajo”, (VER FOTO 2), pues al hacerlo llevan los miembros inferiores a la rotación interna.
¿Qué es la Marcha en Rotación Externa?
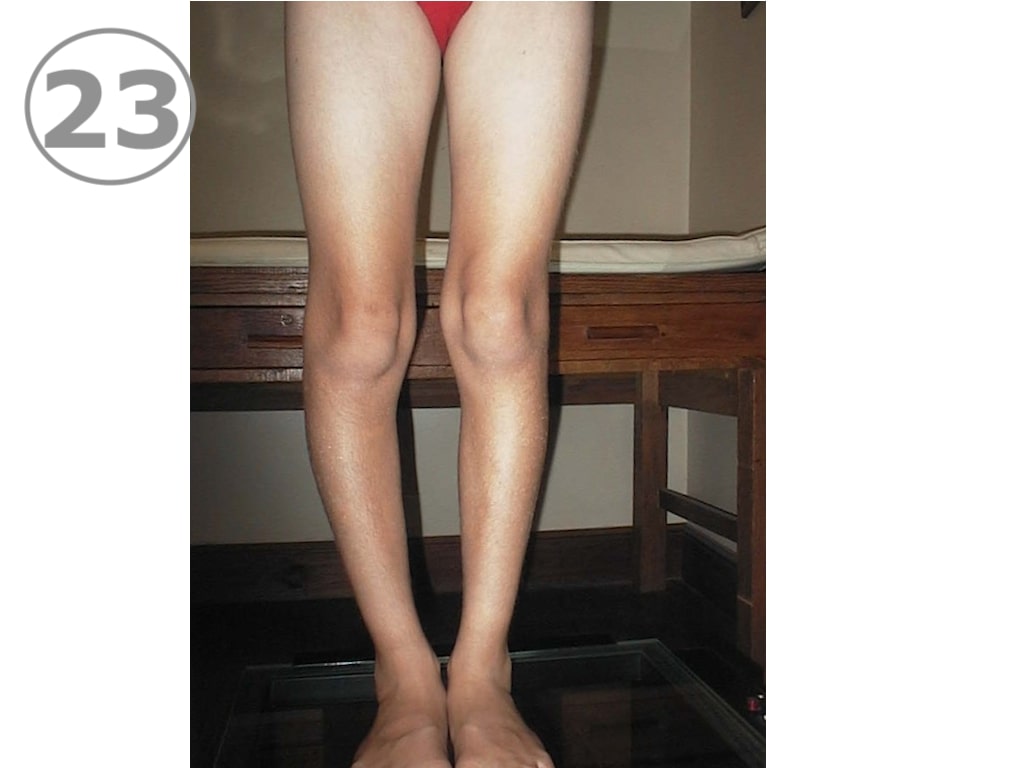
La marcha en rotación externa o “marcha de pato” es en general consecuencia de la costumbre de sentarse con ambas piernas flexionadas hacia atrás en rotación externa o en “W”. (VER FOTO 3)
Esta posición genera un trastorno de rotación importante que incluye una desviación de las rodillas hacia adentro, con una desviación de los pies hacia afuera. Cuando caminan, desvían los pies hacia la rotación externa,(en “10 y 10”), y es de muy difícil corrección. Es muy importante que el niño modifique sus hábitos, para no empeorar las rotaciones de los ejes.

¿Qué es el Metatarso Varo o Adducto?
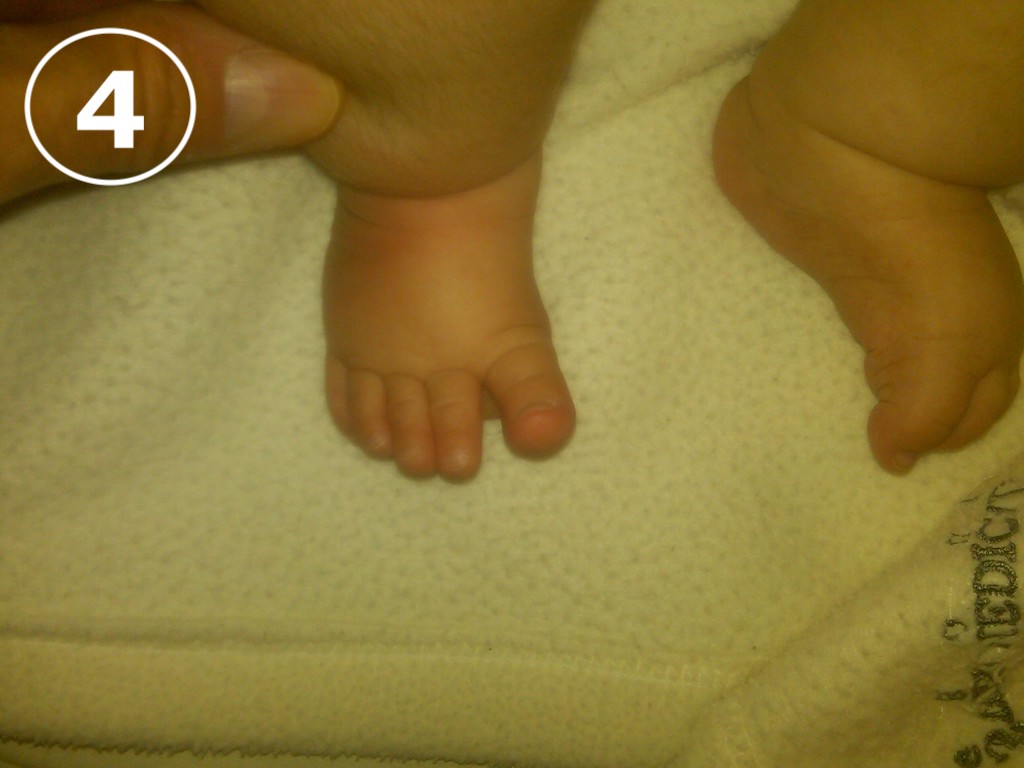
El metatarso varo o adducto es una alteración postural muy frecuente en los niños pequeños, en los que se observa una desviación del antepié hacia adentro. ( VER FOTO 4)
Por los general, los padres notan que desvía un pie o ambos hacia la línea media, y cuando intenta correr se cae con facilidad.
La desviación del antepié se acompaña de rotación tibial interna, que es la responsable de la marcha intrarotada. En realidad, ambas alteraciones están producidas por un trastorno de postura que consiste en sentarse sobre los pies y/o dormir boca abajo.
Para lograr una mejoría es necesario que el niño aprenda a dormir boca arriba y a no sentarse sobre los pies. En general, cuando se corrigen las posturas, se mejora la desviación y la rotación del pie.
¿Qué es la Cifosis Dorsal Postural?
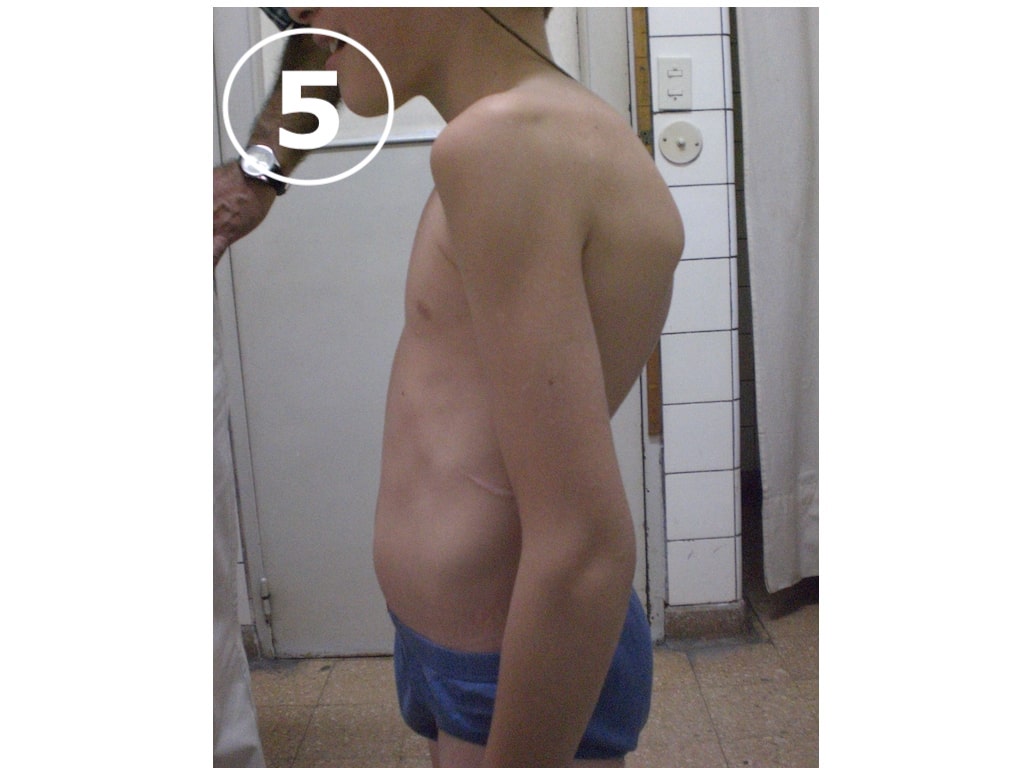
La cifosis Dorsal (VER FOTOS 5 y 6) es una alteración del eje de la columna que se observa en general en adolescentes. Caminan con los hombros hacia adelante y la columna presenta un aumento de la curva dorsal (a nivel de los hombros).
Es frecuente que presenten molestias o dolores de espalda, pues la inadecuada postura los lleva a generar esfuerzos de la musculatura de la columna destinados a intentar corregir el eje de la misma. La persistencia de la deformidad espinal más allá de la pubertad es difícil de mejorar, pies se estructura.
Es importante indicar el tratamiento adecuado cuando el niño es consciente de la alteración de su postura, pues es necesario una activa participación suya en el tratamiento si se quiere lograr un cambio en la postura.
El ortopedista deberá examinar a los pacientes y les pedirá una espinografía o espinograma digital, para medir los valores angulares de la cifosis, descartar otras causas de cifosis dorsal y controlar la evolución del tratamiento.
Enfermedad de Perthes
¿Que es la Enfermedad de Perthes?
¿Como se inicia la Enfermedad de Perthes?
Es una enfermedad poco frecuente, que suele comenzar con dolor en la ingle en un chico que está cursando un cuadro gripal, con resfrío, fiebre o un catarro de vías aéreas superiores.
Repentinamente el niño comienza a claudicar, (renguear), y refiere dolor en la ingle o a veces en la rodilla. No suele haber un antecedente traumático y lo habitual es que el niño despierte una mañana con renguera y dolor.
Este cuadro doloroso se debe a una “sinovitis”, que consiste en una inflamación de la membrana sinovial, que es la responsable de la secreción del líquido sinovial que lubrica las articulaciones. La inflamación de esa membrana se acompaña de aumento de producción de líquido sinovial que no puede absorberse con la suficiente velocidad, por lo que se acumula dentro de la articulación dilatando la cápsula articular y produciendo dolor. Esta dilatación capsular puede verse perfectamente en una ecografía de cadera, con la que se confirma el diagnóstico de sinovitis.
Duración de las sinovitis
La mayoría de las sinovitis son transitorias y curan en un término que rara vez excede las dos semanas. Cuando una sinovitis de cadera se prolonga más de un mes, debe sospecharse la posibilidad de que se esté frente a una Enfermedad de Perthes. A esa sinovitis que se prolonga y determina el comienzo de una Enfermedad de Perthes la llamamos sinovitis “preliminar”.
Modo de diagnóstico de la Enfermedad de Perthes
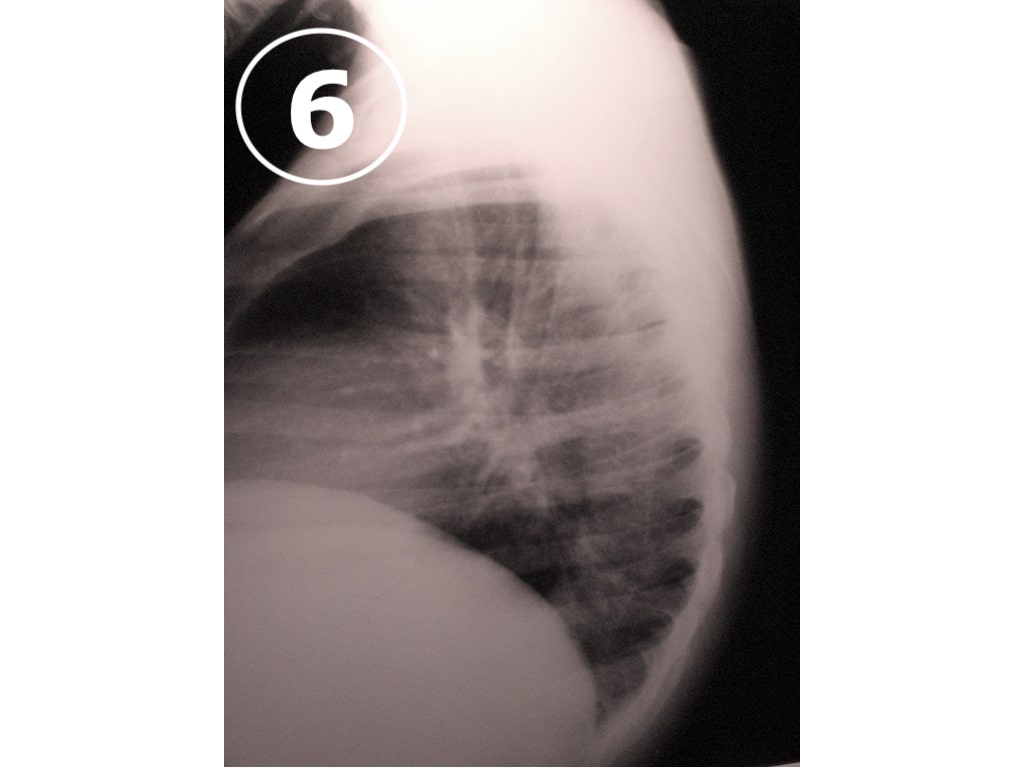
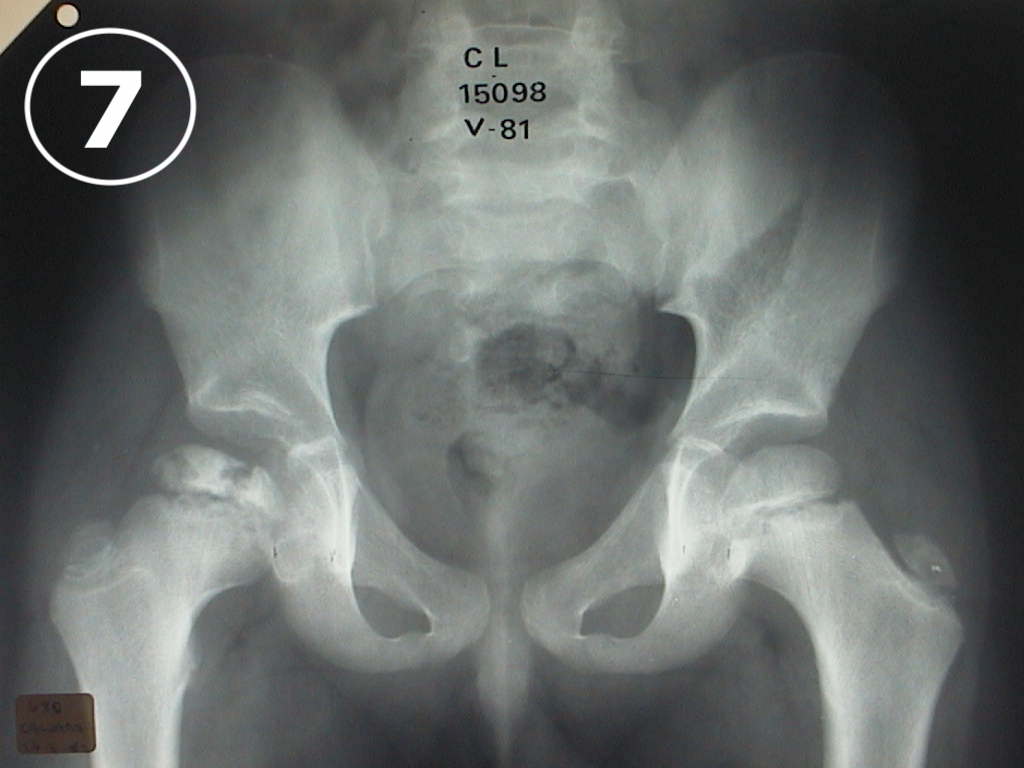
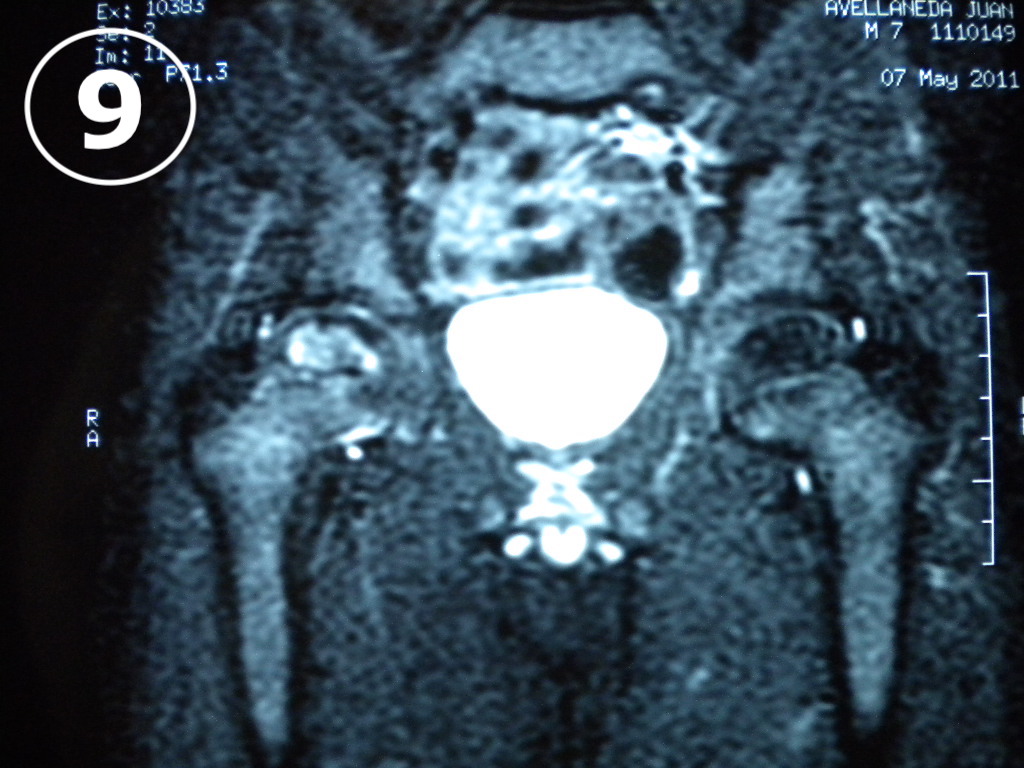
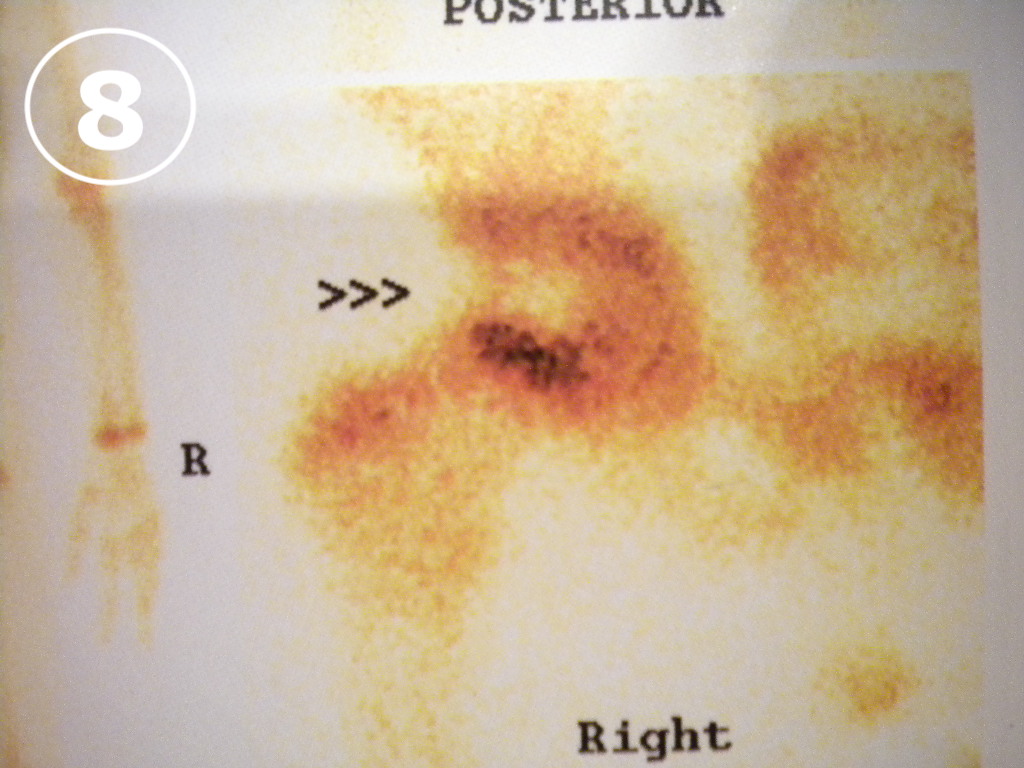
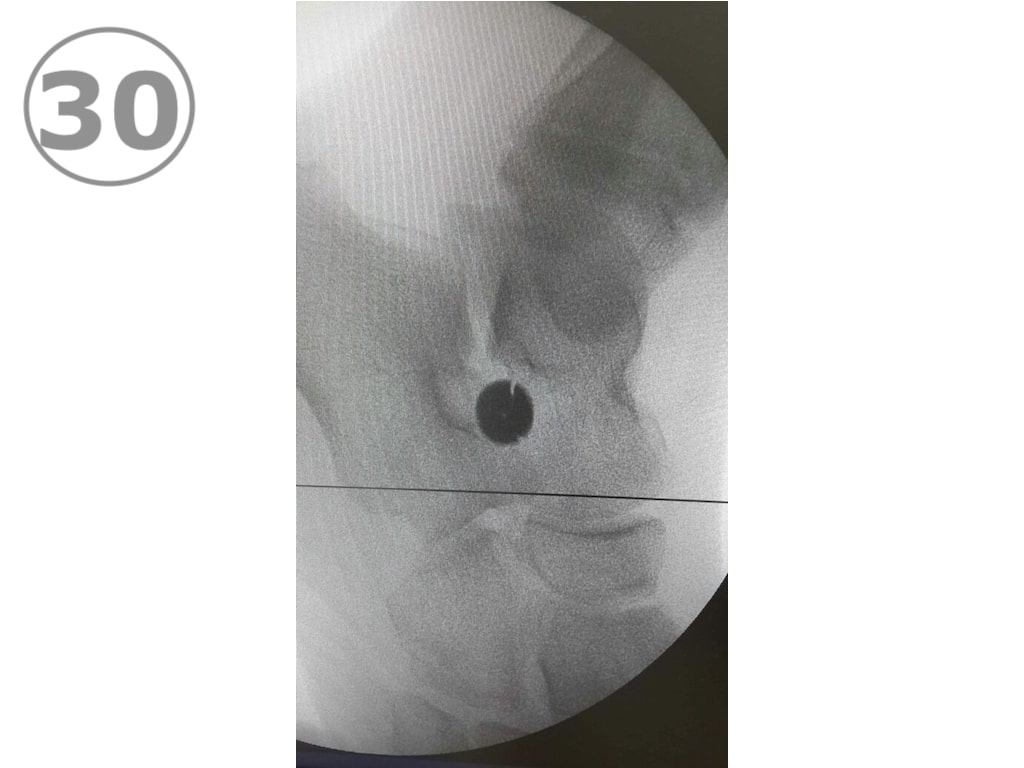
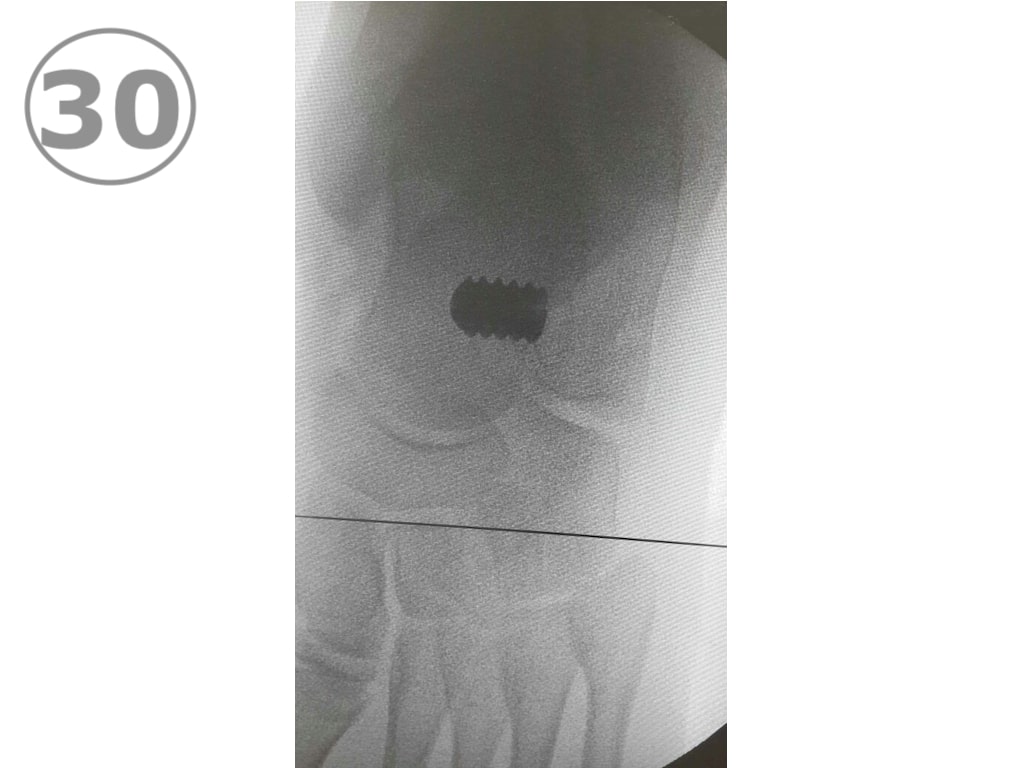
El diagnóstico de Enfermedad de Perthes es radiológico y en la placa de caderas (VER FOTO 7) puede verse el cambio de coloración del núcleo de la cabeza del fémur, que se va a observar de color más blanco que el resto de los huesos, denotando la presencia de un proceso de sufrimiento por falta de aporte sanguíneo. También son de utilidad el centellograma óseo (VER FOTO 8) y la Resonancia Nuclear Magnética (VER FOTO 9), para confirmar el diagnóstico.
Sinovitis de Cadera
¿Que es la Sinovitis de Cadera o Sinovitis Transitoria?
La sinovitis de cadera, llamada “Sinovitis Transitoria”es una inflamación de la membrana sinovial de la articulación de la cadera, que se presenta en chicos habitualmente durante el curso de un cuadro catarral de origen viral.
Dolor en la ingle y Claudicación
Una mañana despiertan con dolor en la ingle, renguean, (claudican) y caminan con dificultad, en general apoyando la punta del pie. No mueven la articulación de la cadera y prefieren permanecer acostados o sentados. No suele haber fiebre y si bien este cuadro doloroso suele presentarse durante un episodio gripal, con tos, catarro y resfrío, muchas veces el dolor aparece a los 2 o tres días de haber terminado la gripe.
Diagnóstico.
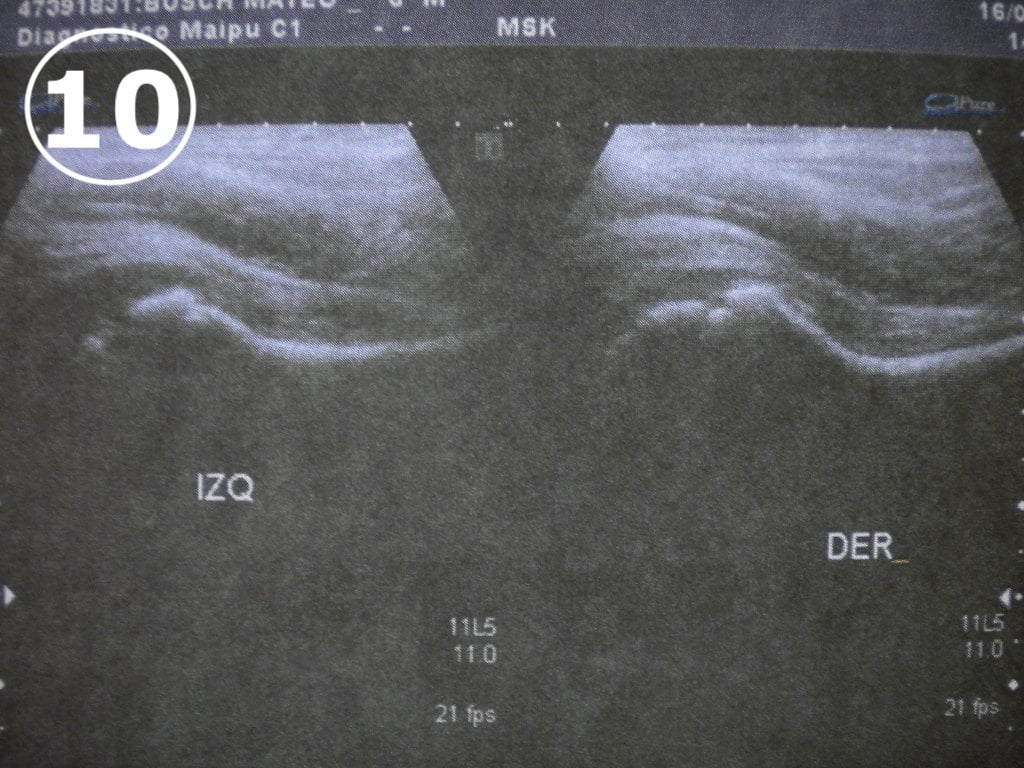
El examen físico en busca de procesos asociados, la ecografía de la cadera (VER FOTO 10) para determinar la presencia de líquido intraarticular aumentado, y la evaluación del estado general del niño nos permitirá hacer el correcto diagnóstico.
Es importante hacer la consulta con el especialista, pues debe hacerse el diagnóstico diferencial entre este cuadro y otro de dolor articular llamado artritis séptica, que en sus inicios suele ser muy similar a la sinovitis transitoria, pero que se debe a una infección bacteriana de la articulación y no a un proceso irritativo inflamatorio.
Este diagnóstico diferencial se establece en base a la clínica que presente el niño, los exámenes de laboratorio que mostrarán signos de infección en la artritis séptica, y en el control de la evolución del dolor y de la fiebre.
También debe hacerse el diagnóstico diferencial con la “Sinovitis Preliminar”. Este cuadro de dolor es indistinguible del que se observa en una Sinovitis Transitoria, pero, en vez de mejorar rápidamente y curar, se prolonga en el tiempo y aunque el niño mejora algo su sintomatología, refiere dolor persistente cuando se le moviliza la cadera. Esta sinovitis se denomina “Preliminar” y habitualmente es el inicio de una enfermedad de la cadera llamada “Enfermedad de Perthes”.
Tratamiento de la Sinovitis Transitoria
Establecido el diagnóstico, y descartadas las otras patologías de la cadera, el tratamiento consistirá en reposo, administración de antiinflamatorios y control de la evolución clínica del estado general del niño.
Habitualmente , una sinovitis “transitoria” se cura en un lapso que varía de 2 días a 2 semanas como máximo.
Una desmejoría de su estado general, debe hacernos pensar en un proceso infeccioso, que requerirá un tratamiento diferente, habitualmente con drenaje quirúrgico e internación para la administración de antibióticos por vía intravenosa. (ver “Artritis Séptica”).
Si la prolongación del período de dolor más allá de las dos semanas tenemos que pensar también en una enfermedad de Perthes. (Ver “Enfermedad de Perthés”)
Pata de Catre
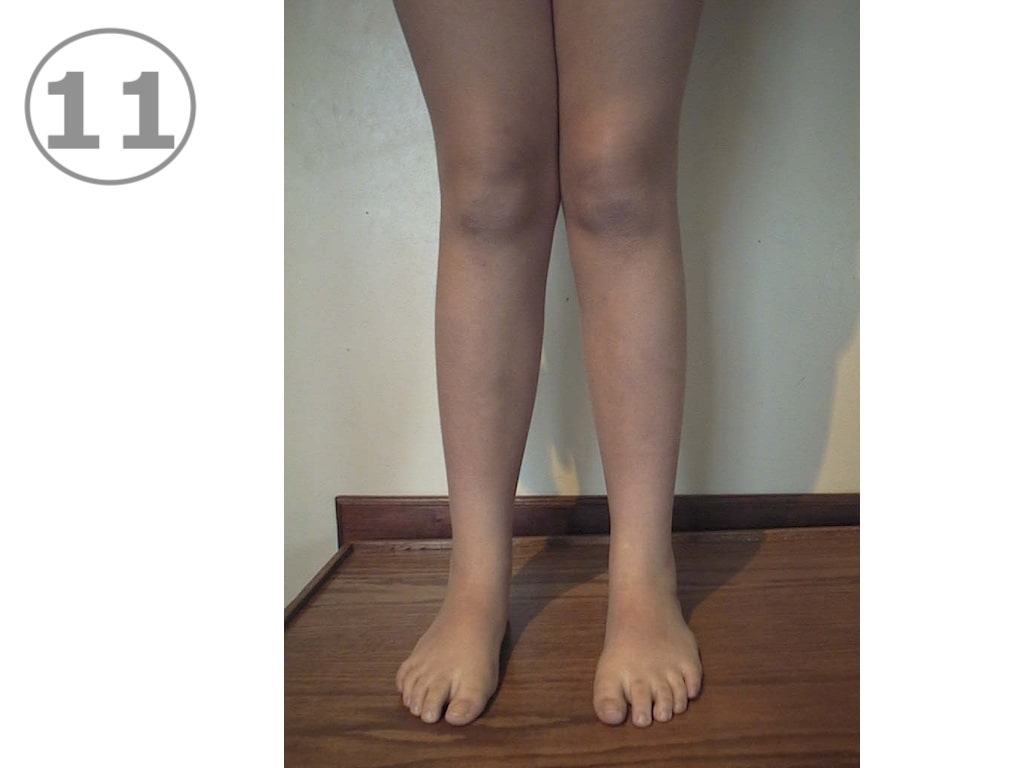
¿Que es el Genu Valgum o "Pata de Catre"?
El genu valgum, es llamado comúnmente “pata de catre” (VER FOTO 11). Es una alteración postural de los miembros inferiores sumamente frecuente, que se observa en los niños pequeños y que consiste en una desviación de las rodillas hacia abajo, en la que se “juntan” las rodillas y se “separan” los tobillos. Se considera normal en el niño pequeño,y en general debería ir corrigiendo espontáneamente a partir de los tres años de edad, pero en la práctica esto no siempre sucede así, y cuando se abandona el uso del pañal, puede comenzar a tratarse en los casos en que no ha habido una mejoría espontánea.
¿En que consiste el desvío de los talones asociado a esta alteración?
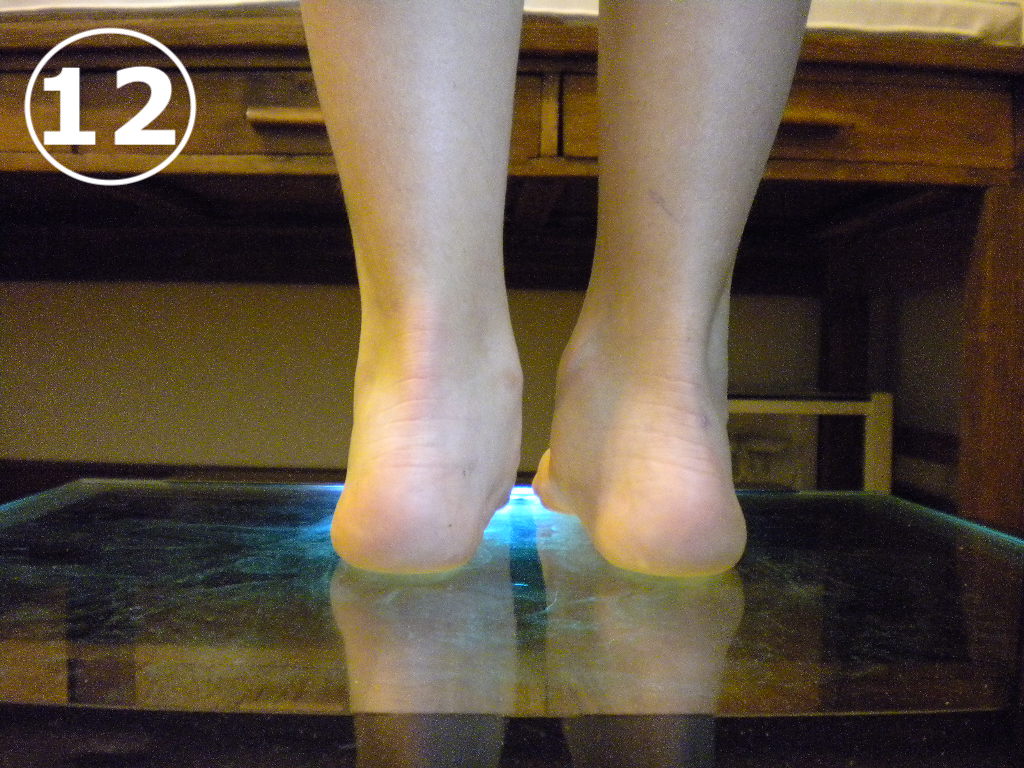
El Genu Valgum se acompaña habitualmente de una tendencia a la pronación de los pies (VER FOTO 12). Esta pronación consiste en una desviación de los talones, que se “vuelcan” hacia adentro, produciendo un aplanamiento del arco del pie y causando una deformación del calzado también hacia adentro.
Siempre que exista un genu valgum, debe solicitarse un examen ortopédico a un especialista en Ortopedia y Traumatología Infantil, quien descartará la presencia de patologías asociadas y determinará la necesidad o no de tratar al niño. Con este examen se determinará si el niño tiene un genu valgum “fisiológico”, que es el que se presenta como una desviación temporaria habitual en el desarrollo del niño, o “Patológico”, es decir secundario o producido por algún factor que debe ser tratado específicamente.
Tipos de Genu Valgum
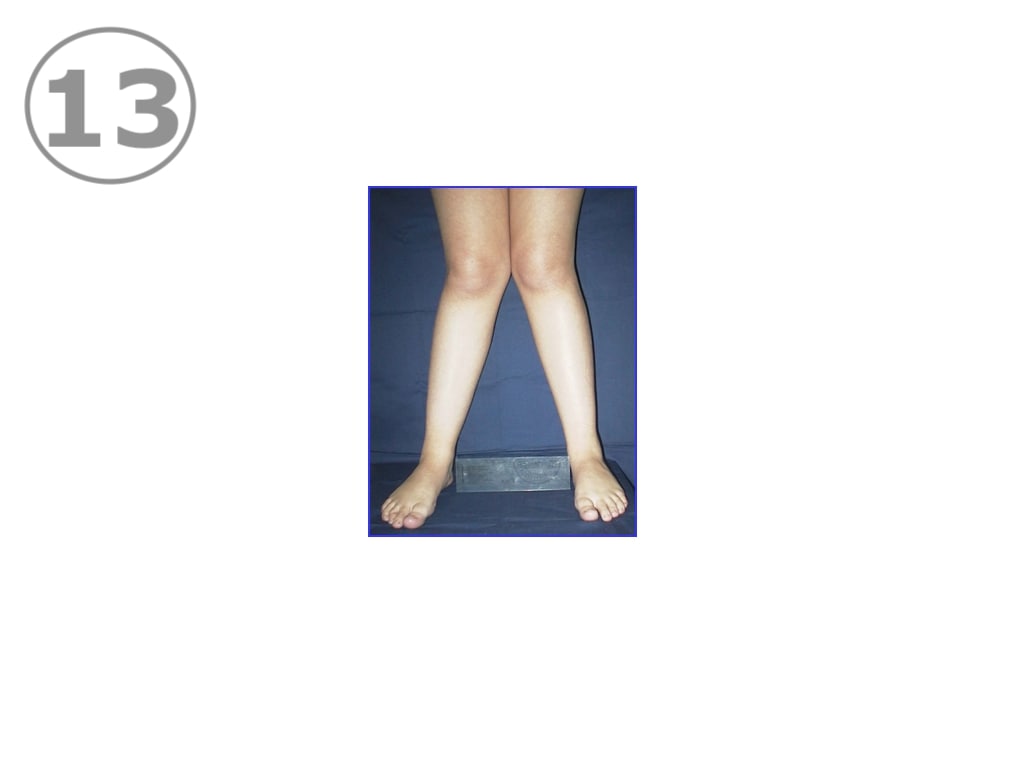
El genu valgum “fisiológico” (VER FOTO 13), es decir el que se presenta como una proceso habitual en el desarrollo del niño es siempre armónico y simétrico. Ambas piernas tienen el mismo grado de desviación. Está casi siempre presente en el niño a la edad de abandono del pañal, donde se hace frecuentemente mas evidente. La pérdida de esa simetría obliga a estudiar al niño en busca de causas determinantes que deban ser tratadas para lograr la corrección del eje de las piernas. Uno de los factores que impiden la corrección espontánea es el sobrepeso.
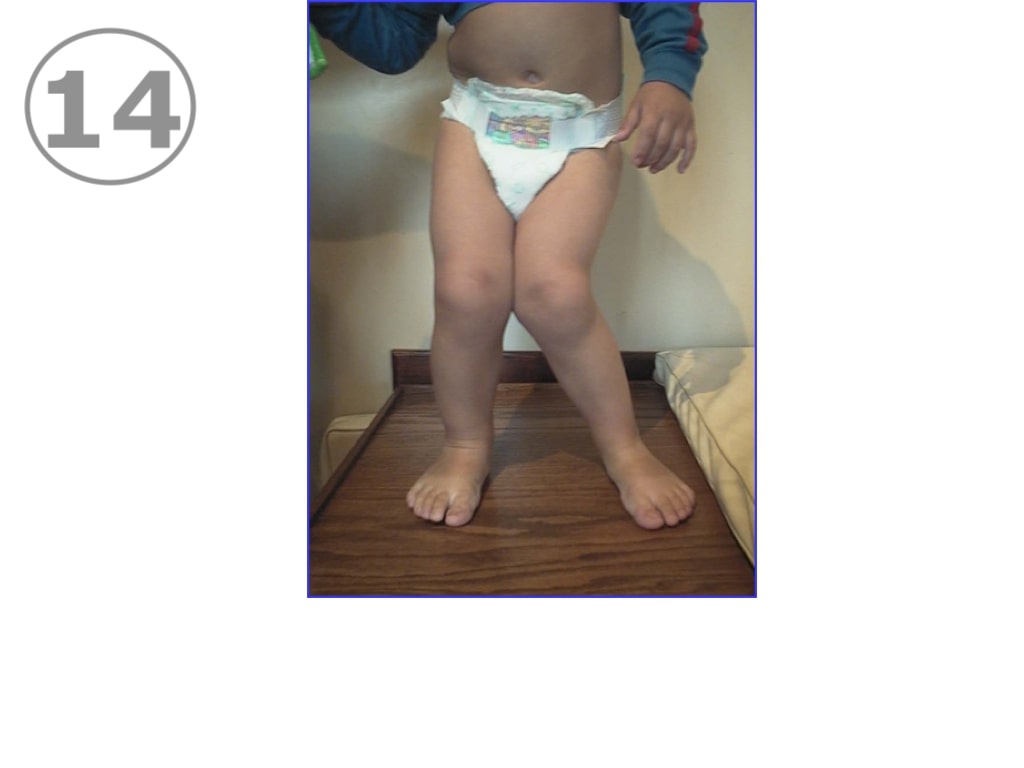
El genu valgum “patológico” (VER FOTO 14), suele no ser simétrico, no es siempre armónico, y no sólo puede no mejorar espontáneamente, sino que puede ir aumentando progresivamente con el tiempo.
Tratamiento.
Existen diferentes tratamientos para el genu valgum, dependiendo de que éste sea fisiológico o secundario.
En el genu valgum “Fisiológico” es importante controlar el peso del niño y su relación con la talla. Algunos chicos presentan un peso algo elevado para su edad, pero en relación a su talla, (altura en cm), pueden estar en el peso adecuado. Viceversa, un chico puede tener un peso relativamente bajo para su edad, pero en relación a su altura estar excedido. El exceso de peso debe ser controlado si queremos tener éxito en el tratamiento.
¿Como se trata el Genu Valgum?
El tratamiento se realiza mediante el uso de plantillas, las que tendrán unos realces que se adecúan a la edad, tamaño y calzado del niño. Estas plantillas pueden ser usadas dentro del calzado habitual de uso diario, zapatos o zapatillas, y deben ser utilizadas permanentemente. Es importante que el niño no se descalce al llegar a su casa, porque se pierden así muchas horas diarias de utilización de las plantillas.
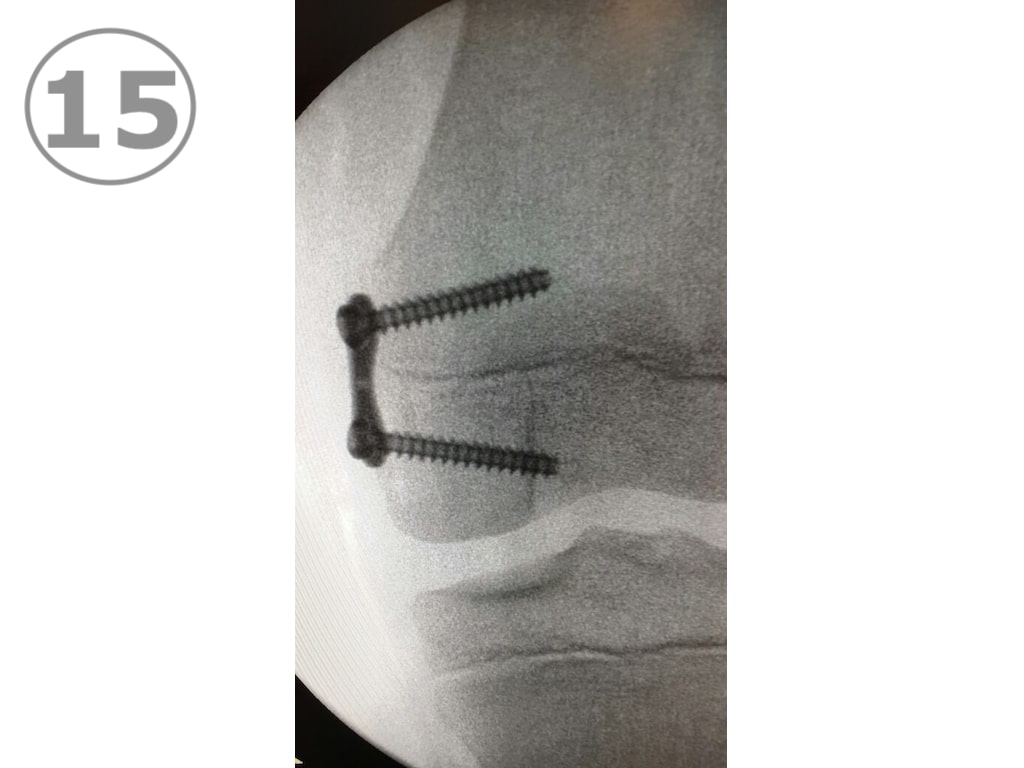
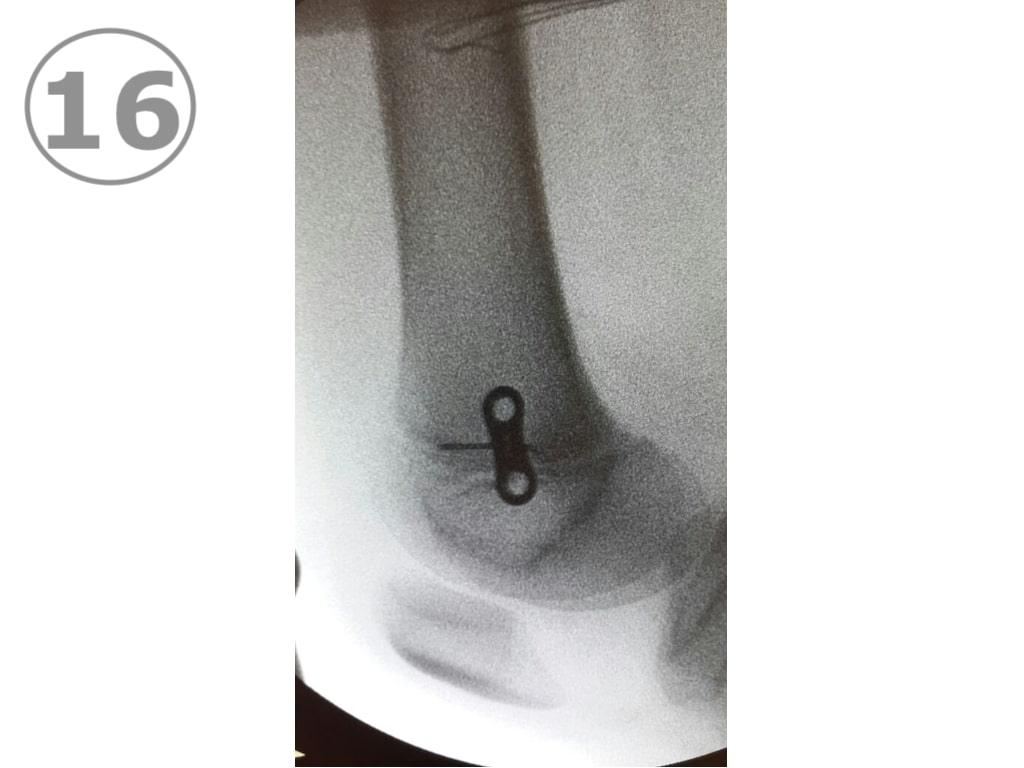
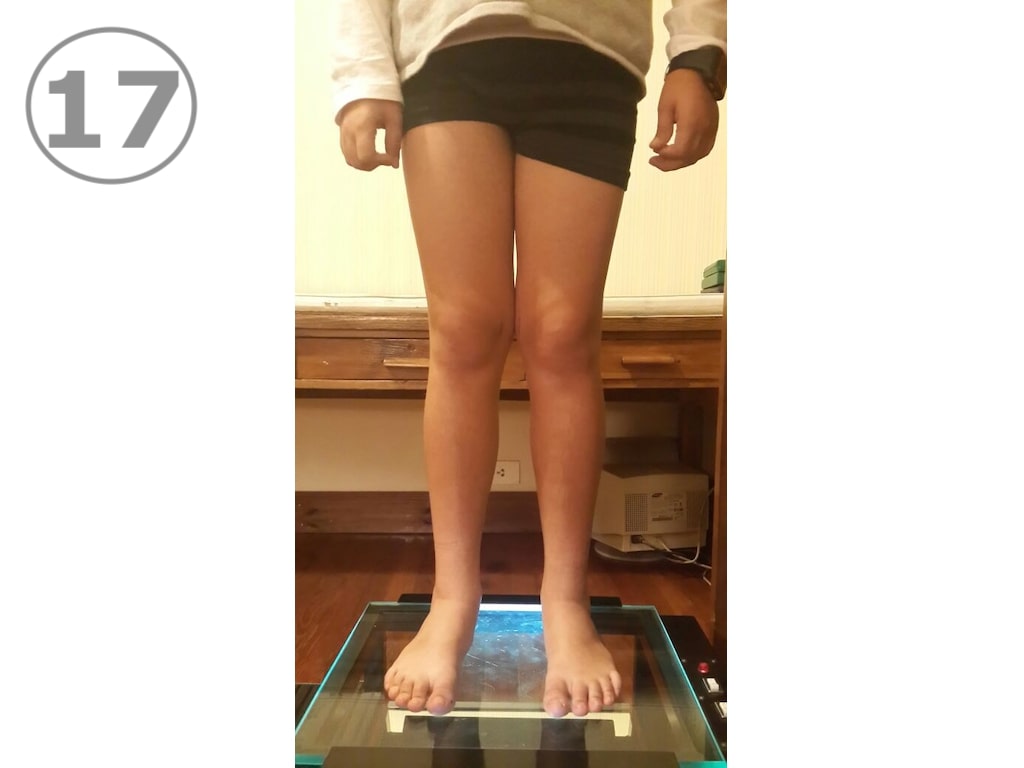
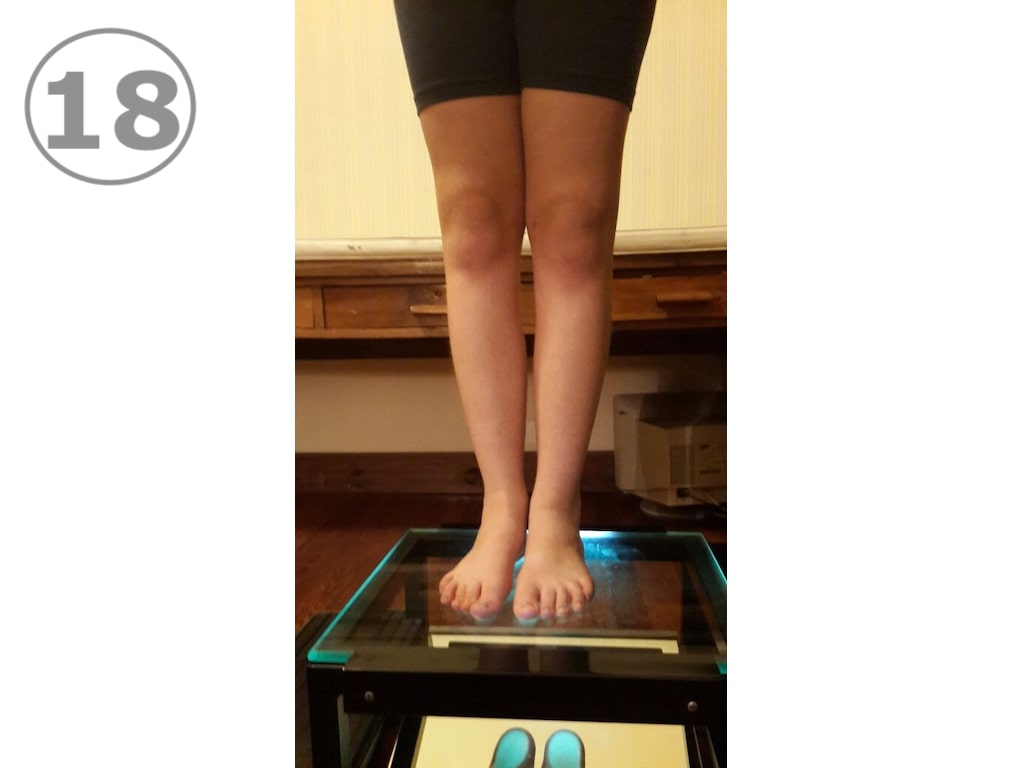
A partir de los 10 u 11 años de edad aproximadamente, la corrección de un Genu Valgum se va a poder hacer únicamente mediante cirugía. Es importante que los padres sepan que la OPCIÓN QUIRÚRGICA sólo es posible antes del cierre de los cartílagos de crecimiento, (aproximadamente 14 años para varones y 2 años después de la aparición de la primera menstruación en las mujeres). Cerrados los cartílagos no hay más nada que hacer. La intervención quirúrgica es una intervención menor consistente en una pequeña incisión de 2 cm y la colocación de placas en 8 (Eight plate) (VER FOTOS 15 y 16 ) en ambas rodillas y la corrección se logra en el curso del primer año. El procedimiento se encuadra en el capítulo de “Crecimiento guiado” y en internet hay mucha información. (VER FOTOS 17 y 18) Pre y post operatorias.
Enfermedad de Osgood Schlatter
¿Que es la Enfermedad de Osgood Schlatter?
La enfermedad de Osgood Schlatter, es una causa frecuente de dolor de la rodilla del adolescente. Esta enfermedad está incluida dentro del capítulo de alteraciones esqueléticas denominadas Osteocondritis.
Clínicamente, los chicos refieren dolor espontáneamente y a la palpación de un bulto debajo de la rodilla, sobre la tibia, que se presenta fundamentalmente durante la práctica de deportes o inmediatamente después de haber realizado actividades físicas.
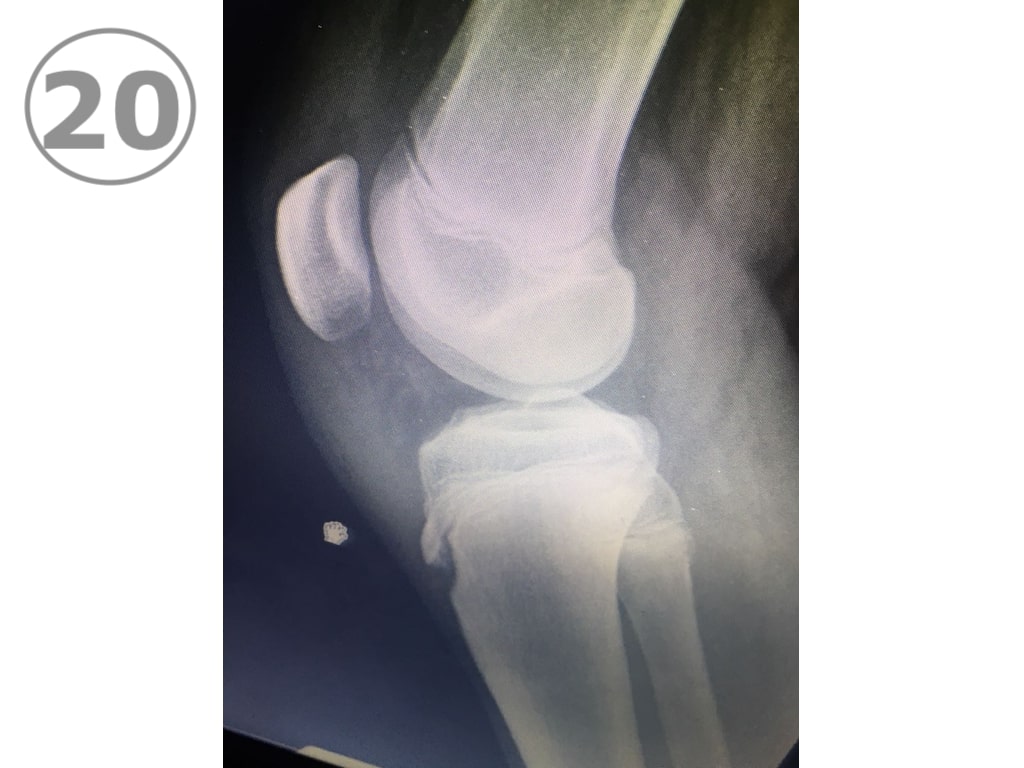
En ese punto de la tibia, ( T.A.T. o tuberosidad anterior de la tibia), se inserta el tendón rotuliano que es el responsable de transmitir la tracción que ejerce el cuádriceps, para extender la rodilla. (VER FOTO 19)
Las radiografías mostrarán una imagen característica de la tuberosidad anterior de la tibia que coincide con el sitio de dolor (VER FOTO 20)
¿De que forma es tratado?
Habitualmente los chicos refieren dolor, pero no lo suficiente como para tener de suspender sus actividades físicas, por lo que el tratamiento consiste el elongar frecuentemente el cuádriceps, especialmente antes y después de practicar deportes, colocar hielo en la zona al terminar sus actividades físicas y colocar en la zona de dolor un antiinflamatorio local en crema o gel.
Algunos chicos mejoran el dolor con la utilización de una Banda Rotuliana durante la práctica de actividades físicas. (VER FOTO 21)
Cuando esto no es suficiente, o el dolor impide el normal desarrollo de las actividades físicas, se debe inmovilizar la rodilla mediante un inmovilizador largo de rodilla que tiene unas varillas o ballenas laterales, que impiden que se flexione la rodilla. Este “brace” o inmovilizador debe ser utilizado por un período que no debe exceder las 4 semanas.
Habitualmente ceden las molestias luego del tratamiento, y aunque el “bulto” debajo de la rodilla deja de doler, puede disminuir de tamaño, pero no desaparece totalmente.
Genu Varum
¿Que es el Genu Varum?
Las piernas arqueadas (también conocidas como genu varum) son una curvatura exagerada hacia fuera de las rodillas mientras los pies y los tobillos se tocan entre sí. Son habituales en los bebés y en los niños pequeños.
Dejando los pañales
A partir del momento en que el niño deja el pañal, el genu varum se va a ir corrigiendo espontáneamente y en la mayoría de los niños va a dar lugar a la desviación contraria, el “genu valgum”, que consiste en la presentación del eje de los miembros inferiores en “X”.
Al igual que en la mayoría de las patologías ortopédicas del niño, existen casos que no son causados por ningún proceso anormal, ni malformaciones. A estos casos los denominamos “fisiológicos”, para diferenciarlos del genu varum “secundario” o “patológico”, en el que se observa una causa determinante, que debe ser tratada específicamente, pues aquí no va a ser posible esperar una corrección espontánea.
Tipos de Genu Varum
El genu varum “fisiológico” (VER FOTO 22) probablemente se deba a la posición que adopta el feto en el seno materno. Esta posición, habitualmente con las piernas cruzadas determina una incurvación armónica y simétrica de las piernas, que ya estará presente al momento de nacer.
Cuando la desviación no es armónica, no es simétrica o compromete más un segmento que el otro ( más el muslo (fémur) que la pierna (tibia) o más la tibia que el fémur), debemos pensar que estamos frente a un genu varum “patológico” (VER FOTO 23), y por lo tanto se deberán tomar radiografías para determinar las causas y hacer el diagnóstico correcto a fin de comenzar con el tratamiento adecuado para cada caso. Existen múltiples afecciones que se presentan con desviaciones asimétricas, tal como la Enfermedad de Blount, las displasias metafisarias, los raquitismos renales, etc. Todas estas enfermedades tienen tratamientos específicos que el ortopedista infantil deberá realizar para corregir el eje alterado.
Pie Plano
¿Qué es el pie plano y cuál es la diferencia entre niños y adultos?
El pie plano es probablemente el motivo de consulta más frecuente de nuestra especialidad, porque es fácilmente detectable por los padres y por el pediatra, que es quien solicita la interconsulta con un especialista en Ortopedia y Traumatología Infantil.
El pie plano del niño es diferente del pie plano del adulto, porque en general en el niño es habitualmente asintomático y flexible. En el adulto se va perdiendo esa flexibilidad con los años y en casos relativamente frecuentes se torna doloroso.
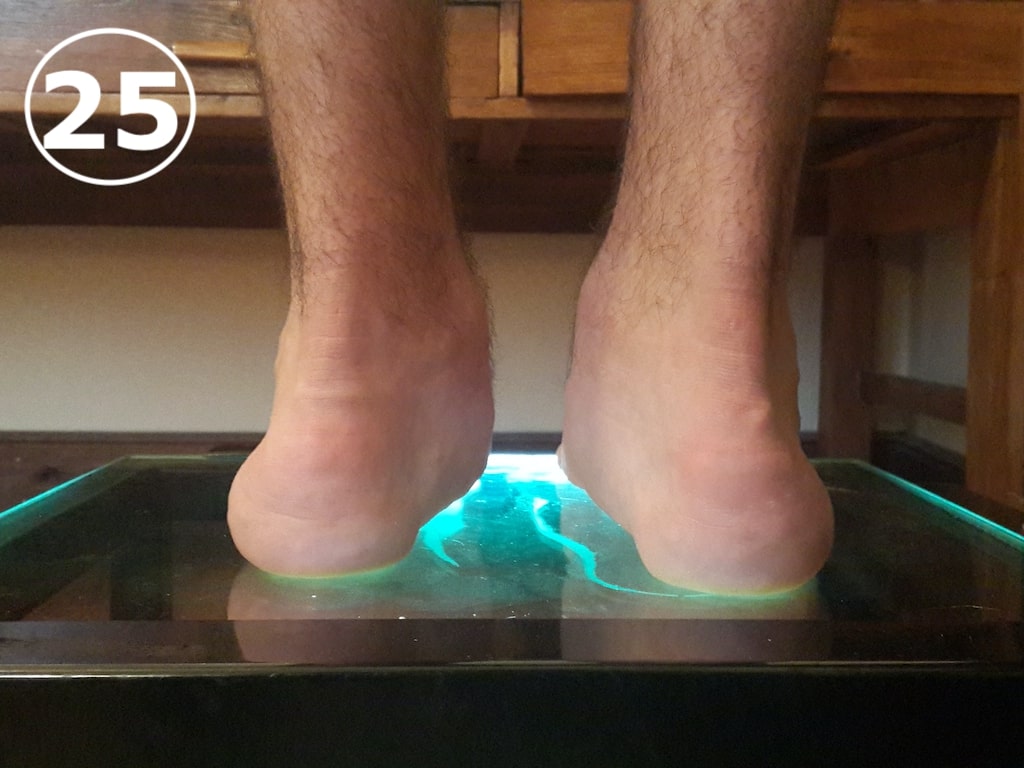
El pie plano es aquel que tiene una disminución o ausencia del arco longitudinal interno del pie (VER FOTO 24), que se asocia con una desviación en pronación, o hacia adentro, de la porción posterior del pie (VER FOTO 25). Esta desviación del retropie (así se llama a la parte del talón), se puede observar a simple vista, pues el talón está “volcado” hacia adentro y deforma la parte posterior del calzado (VER FOTO 26), que se desvía también hacia la línea media.
Pie Plano Normal
El pie plano es normal (“fisiológico”) en los niños de hasta 3 o 4 años, porque éstos tienen un abundante tejido graso que oculta el arco. A partir de los 3 años de edad aproximadamente, comienza a disminuir la cantidad de tejido graso en todo el organismo y comienza a aparecer el arco longitudinal interno del pie.
Plantillas ortopédicas
Es por lo tanto a partir de esa edad que comienzan los tratamientos ortopédicos con plantillas. Muchos Ortopedistas no indican ningún tratamiento en esta etapa de la vida.
En nuestra práctica indicamos la confección de plantillas con correcciones, que el niño puede utilizar con su calzado habitual. El pie del niño es sumamente flexible y no es necesario indicar zapatos rígidos que limitan su movilidad, interfiriendo con el desarrollo del manejo corporal y del aprendizaje y práctica de deportes y actividades físicas.
¿Cuando corresponde hacer un tratamiento quirúrgico?
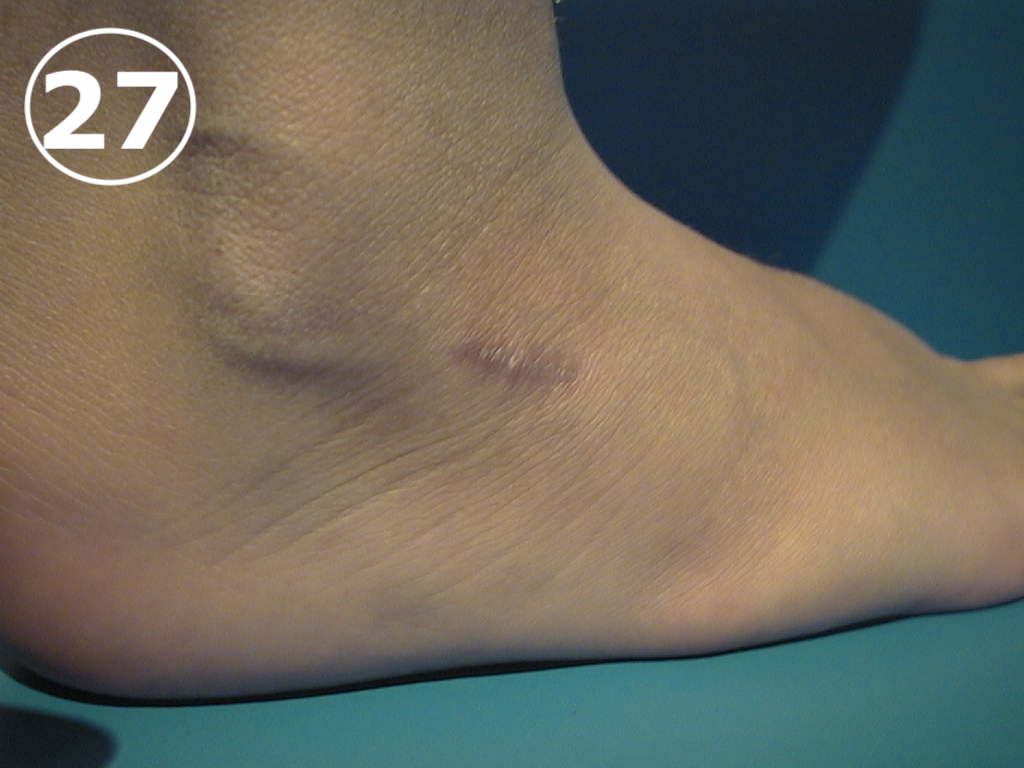
En el niño mayor, cercano al fin del crecimiento, ya no es esperable obtener una corrección mediante métodos ortopédicos, es decir “no quirúrgicos”, y en los casos en que presente dolor o una marcada tendencia a deformar el calzado, está indicada la corrección quirúrgica. Estas cirugías (existen múltiples tecnicas), para el tratamiento del pie plano “escencial”, “flexible” o “primario” son similares entre sí y la mayoría de ellas se realizan a través de pequeñas incisiones de piel (VER FOTO 27), por donde se colocan diferentes implantes que corrigen de manera poco agresiva el arco del pie. Luego de la cirugía el niño podrá retomar sus actividades físicas habituales a partir del mes de operado , en forma paulatina o progresiva. El pie debe adaptarse a la nueva fisonomía, pues se ha modificado la arquitectura del mismo. Habitualmente el niño retoma sus actividades y deja de quejarse de dolores en los pies en poco tiempo. (VER FOTOS 28, 29 Y 30)
¿Qué es el pie plano doloroso o secundario? ¿Que acción debemos tomar?
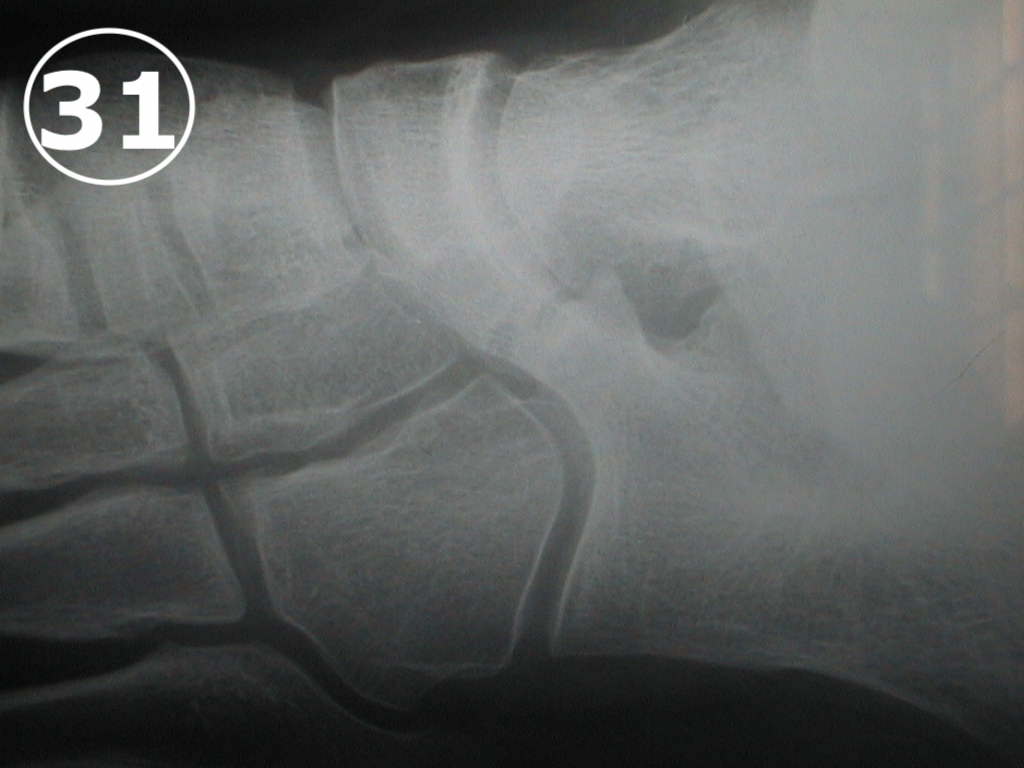
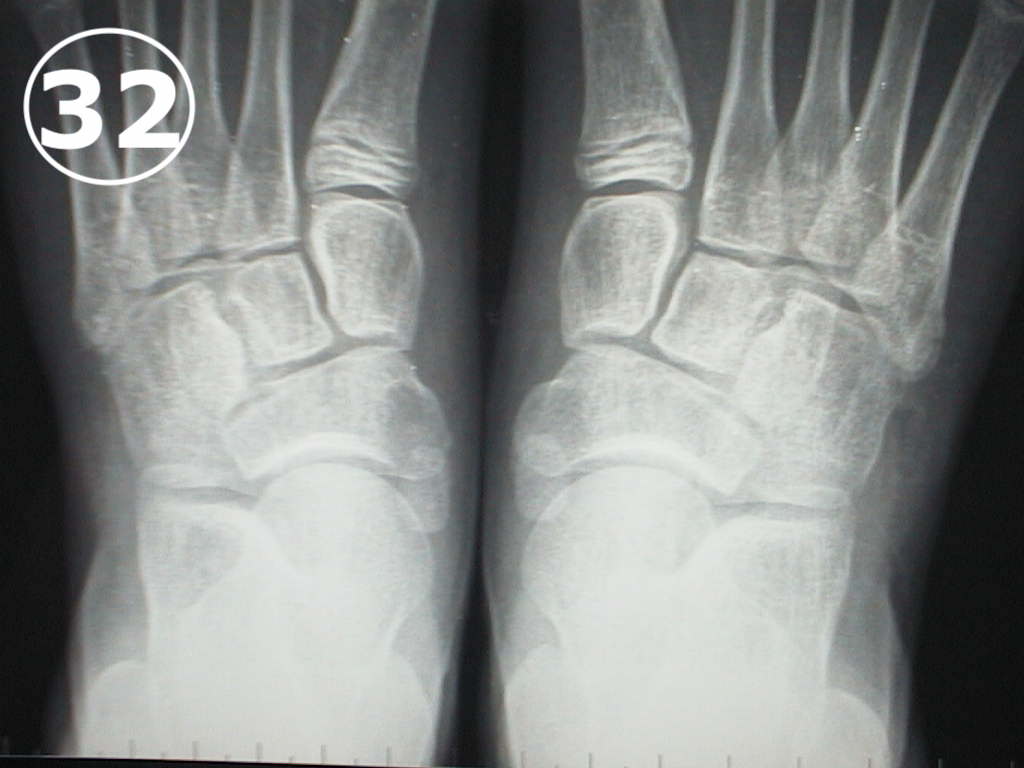
Cuando el niño presenta un pie plano “rígido” o “doloroso”, lo denominamos “secundario” y debemos, por lo tanto, sospechar que existe alguna causa determinante del pie plano. En esos casos se deberá examinar el pie en busca de malformaciones, puentes óseos (llamados coaliciones tarsales) (VER FOTO 31), huesos supernumerarios llamados “Os Tibialis o Hueso Tibial Externo doloroso” (VER FOTO 32) que se presenta como un bulto doloroso en la cara interna del pie, o alteraciones articulares que puedan ser responsables del problema. Una vez determinada la causa, el Ortopedista Infantil deberá tratar específicamente cada caso en función del diagnóstico. La solución es habitualmente quirúrgica y el resultado del tratamiento dependerá de factores tales como el diagnóstico temprano, (especialmente para el tratamiento de los puentes óseos), la gravedad del problema y de la técnica quirúrgica utilizada.
Metatarso Varo
¿Qué es el Metatarso Varo?
Se denomina metatarso varo o metatarso adducto a la desviación hacia la línea media del antepié del niño. Esta desviación hacia adentro produce un pie que tiene una forma “curva”, donde el dedo gordo (hallux o dedo mayor) se separa del segundo y se desvía hacia adentro, dándole al pie una forma en “banana”. (VER FOTO 33)
¿Qué es la posición interuterina?
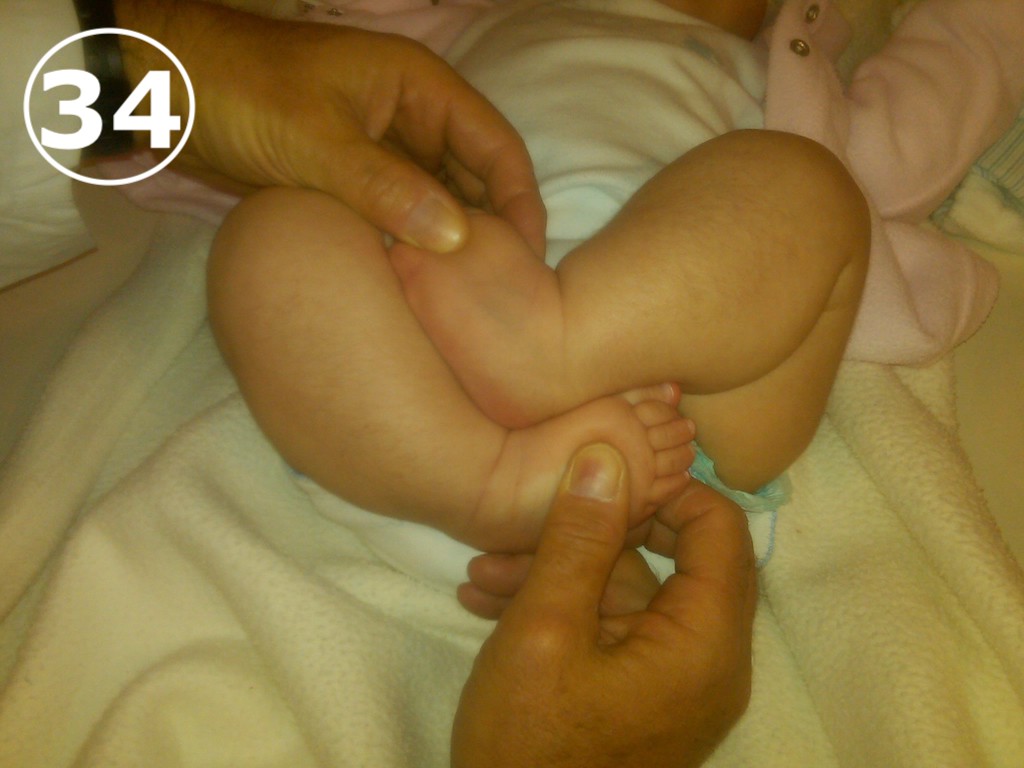
El bebé está habitualmente posicionado dentro de la panza con las piernas semicruzadas, con ambos pies en posición de inversión. Esta posición intrauterina es la responsable del metatarso varo. Después del nacimiento, es habitual que los niños permanezcan varias horas boca abajo, en cuyo caso los pies van a estar en rotación interna y adducción, lo que perpetúa el problema. (VER FOTO 34)
¿Cómo se trata el trastorno postural?
Cuando el niño comienza a gatear, habitualmente se sienta sobre los pies, posición que también contribuye a evitar la corrección de la desviación.
Para tratar este trastorno postural, debe indicársele a los padres que eviten que el niño duerma boca abajo y que se siente sobre los pies. El abandono de estas costumbres es frecuentemente suficiente para permitir la corrección de la desviación. a veces es necesario indicar kinesiología.
Pie Plano Contracturado o Secundario
¿Qué es el pie plano contracturado o secundario?
Muchos niños tienen pies planos. Como es sabido, el niño tiene los pies planos hasta los 3 años de edad, porque el pie tiene una estructura sumamente rica en tejido adiposo, que “esconde” el arco. Cuando ese tejido adiposo va desapareciendo, a partir de los 3 años, comienza a verse el arco del pie.
Cuando a partir de los tres años, el arco no aparece, es probable que estemos en presencia de un niño con pie plano. Ese pie plano es habitualmente asintomático y “flexible”. A este pie lo denominamos “Pie plano Idiopático o Escencial”. (VER FOTO 36)
Cuando el pie plano “duele” o pierde “flexibilidad” y el niño comienza a quejarse de molestias, o de imposibilidad de volcar el pie hacia afuera (imposibilidad de pararse en los bordes externos del pie), estamos es presencia de un “Pie Plano Secundario”. Es frecuente que se asocie a una contractura o “espasmo” de los músculos peroneos, que es la responsable de la imposibilidad de volcar el pie. (VER FOTO 37)
¿Cuáles son las causas del pie plano secundario?
Existen varias causas de Pie Plano Secundario, que deben ser investigadas para tratarlas en forma específica. Mientras no se resuelva el problema que produce el pie plano, no mejorarán los síntomas ni la movilidad del pie.
Las causas más frecuentes son la Barras Tarsales (VER FOTO 31), el “Os Tibialis (VER FOTO 32), las lesiones de la articulación subastragalina, y algunos tumores, etc.
¿Cómo es el tratamiento?
El tratamiento va a ser diferente en cada caso, dependiendo del diagnóstico. Cada paciente deberá ser estudiado mediante un prolijo examen clínico de la movilidad del pie, maniobras destinadas a determinar la flexibilidad y la presencia de dolor y estudios de imágenes con los que se documentará la causa del pie plano contracturado.
Habitualmente, el tratamiento es quirúrgico.
Enfermedad de Sever
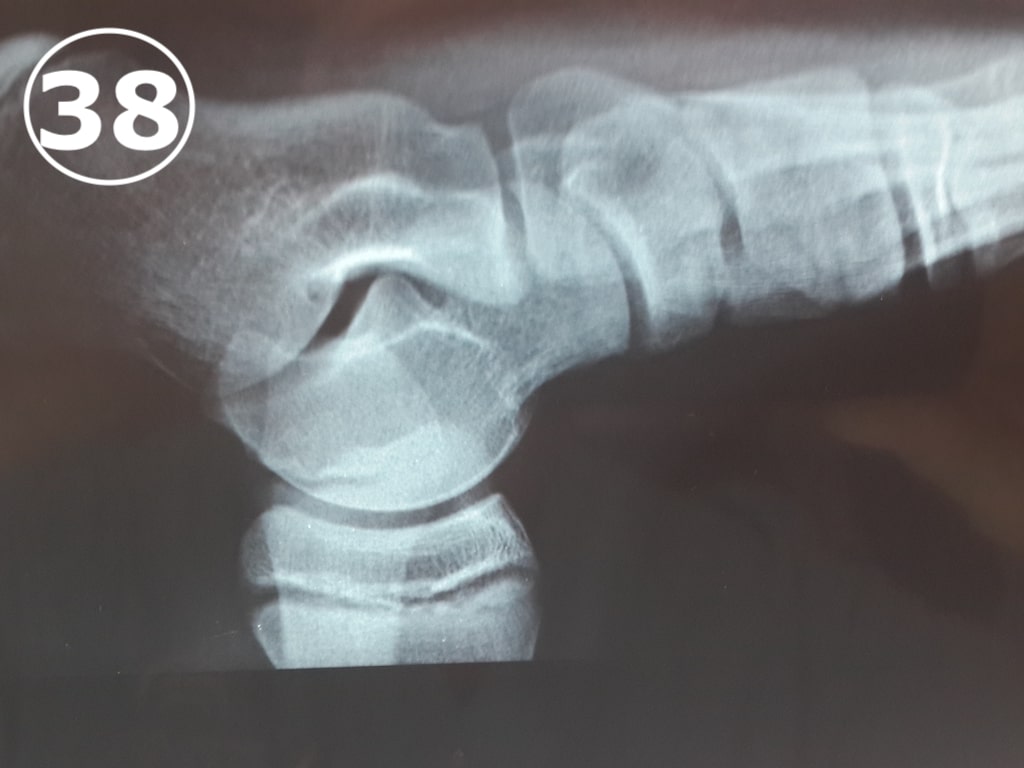
¿Qué es la Osteocondritis del calcáneo o Enfermedad de Sever?
La enfermedad de Sever es una inflamación e irritación de los cartílagos de crecimiento del talón. El cartílago de crecimiento es una capa de cartílago ubicada cerca del extremo de un hueso, que es donde ocurre la mayor parte del crecimiento del hueso. Esta parte es más débil y tiene más riesgo de sufrir una lesión que el resto del hueso. Los chicos se quejan
de dolor en los talones y tratan de correr y caminar en puntas de pie. La Radiografia muestra una imagen característica en “medialuna blanca” (VER FOTO 38)
¿Cómo se trata esta patología?
Evitar andar descalzo es la medida más importante. Además se indicará la utilización “permanente” de una talonera para “acolchar” el talón, que deberá colocarse dentro de los calzados habituales. Especialmente debe insistirse en no hacer deportes sin las taloneras, en lo posible utilizar zapatillas que tengan cámara de aire en el talón o que estén adecuadamente almohadilladas.
Esta patología se cura espontáneamente cuando cumple su ciclo. El ciclo es largo, por lo que se espera que el niño tenga episodios repetidos de dolor que alternan con períodos asintomáticos. Durante los períodos dolorosos, debe usar las taloneras.
Pie Plano Doloroso por Os Tibialis
¿Qué es el pie plano doloroso por Os Tibialis?
El “Os Tibialis” llamado también “Hueso Tibial externo doloroso”, es un hueso supernumerario que se encuentra articulado precariamente al escafoides (VER FOTO 32)
¿Cómo es el tratamiento?
Cuando el tratamiento incruento con plantillas no da resultado deberá recurrirse a la cirugía. La cirugía consiste en levantar el tendón del tibial posterior, resecar el hueso supernumerario y reinsertar el tendón. Los pacientes pueden retomar sus actividades físicas habituales luego de seis semanas de operado.
Barra Tarsal o Coalición Tarsal
¿Qué es la Barra tarsal o coalición tarsal?
Cuando un chico comienza a presentar dolor en un pie o en ambos, en forma recurrente, y cada vez que hace actividades físicas en el colegio o deportes se queja de dolores o molestias en los pies, debemos pensar que puede tener una barra tarsal.
Cuando examinamos al niño y le hacemos hacer unas maniobras con ambos pies, podremos constatar que existe una falta de flexibilidad en los pies. Esta falta de flexibilidad es mucho más evidente cuando la barra tarsal se presenta en uno de los pies, por lo que podremos comparar la movilidad del pie que duele en relación al normal. El movimiento que habitualmente está restringido o limitado es la inversión: el niño no puede volcar el pie hacia afuera para apoyarse en el borde externo del pie, (VER FOTO 39), porque además de la rigidez ósea producto del puente, se agrega un espasmo de los músculos peroneos, que son los que recorren la cara externa de la pierna.
Estas barras, son “puentes” que unen dos o más huesos del pie, que deberían tener una movilidad independiente y por lo tanto generan rigidez.
Tipos de Barra Tarsal
Existen tres tipos de puentes o barras: Las cartilaginosas, las fibrosas y las óseas. Además del tipo de “puente”, las barras se clasifican de acuerdo al sitio en el que se encuentran, es decir de acuerdo a los huesos que unen.
Las más comunes son las barras calcáneo-escafoideas, que únen el escafoides con el calcáneo. Las otra barra frecuente es la astrágalo-calcánea llamada también subastragalina, que a su vez se divide en variantes que dependen del tamaño del puente y la dirección del mismo.
Las clasificaciones se utilizan para decidir cual es el tratamiento más adecuado, porque no todas se pueden tratar de la misma forma.
En general, cuanto más temprano se diagnostiquen y más rápido puedan operarse, mejor es el resultado.